Hepatocitoliza

Doresc sa aflu mai multe detalii
Camp Obligatoriu
Camp Obligatoriu
Camp Obligatoriu
Eroare procesare - ReCaptcha nu a fost validat
This site is protected by reCAPTCHA and the Google
Privacy Policy and
Terms of Service apply.
Ce este hepatocitoliza (citoliza hepatică)?
Hepatocitoliza, cunoscută și sub numele de sindrom de hepatocitoliza (SDR) sau sindrom de citoliză hepatică, este un proces patologic care implică distrugerea celulelor hepatice sau hepatocitelor. Acest fenomen poate fi declanșat de o varietate de factori, precum boli hepatice, infecții, intoxicații sau reacții autoimune.
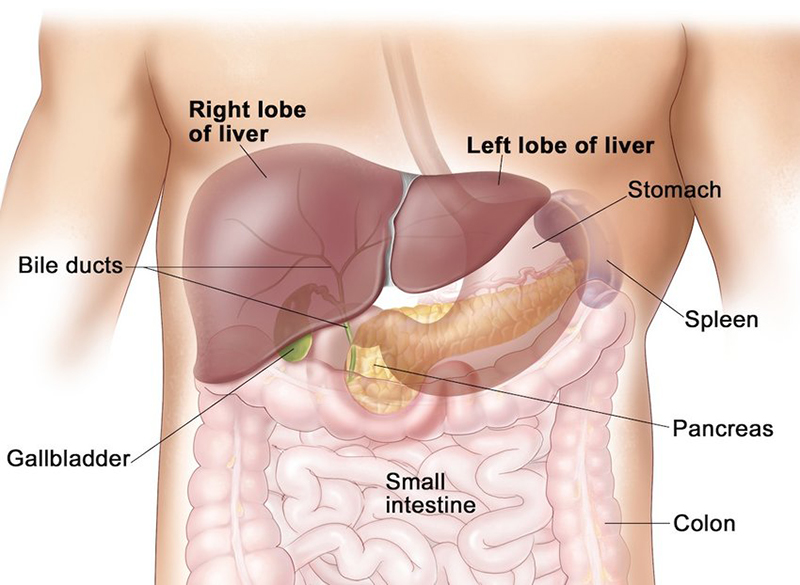
Hepatocitoliza descrie distrugerea sau moartea celulelor hepatice, cunoscute sub numele de hepatocite, care alcătuiesc ficatul. Ficatul este un organ de dimensiuni mari aflat în partea superioară a abdomenului, în partea dreaptă, și este esențial pentru funcționarea corectă a corpului uman. Acest organ are numeroase funcții vitale, printre care se numără:
Hepatocitoliza descrie distrugerea sau moartea celulelor hepatice, cunoscute sub numele de hepatocite, care alcătuiesc ficatul. Ficatul este un organ de dimensiuni mari aflat în partea superioară a abdomenului, în partea dreaptă, și este esențial pentru funcționarea corectă a corpului uman. Acest organ are numeroase funcții vitale, printre care se numără:
- Detoxifierea: Ficatul ajută la eliminarea substanțelor toxice din organism, precum alcoolul și diverse medicamente.
- Producerea de bilă: Ficatul produce bilă, un lichid care ajută la digestia grăsimilor în intestinul subțire.
- Depozitarea de nutrienți: Ficatul stochează și eliberează nutrienți esențiali, cum ar fi glicogenul (o formă de carbohidrați) și fierul.
- Metabolizarea nutrienților: Acest organ joacă un rol cheie în metabolismul carbohidraților, grăsimilor și proteinelor.
- Reglarea nivelurilor de glucoză: Ficatul ajută la menținerea nivelurilor de glucoză din sânge în limite normale.

Cauzele hepatocitolizei
Hepatocitoliza (citoliza hepatică) este cauzată de o varietate de factori care pot afecta celulele hepatice (hepatocitele) din ficat. Unele dintre principalele cauze ale hepatocitolizei includ:
- Boli hepatice: Boli precum hepatita virală (hepatita B, hepatita C), ciroza hepatică și boala ficatului gras non-alcoolic (NAFLD) pot provoca leziuni hepatice și, ulterior, hepatocitoliză.
- Consum excesiv de alcool: Abuzul cronic de alcool poate cauza daune hepatice semnificative și hepatocitoliză.
- Medicamente și substanțe hepatotoxice: Unele medicamente, inclusiv cele utilizate pe termen lung pentru tratamentul unor afecțiuni cronice, pot fi hepatotoxice și pot afecta grav hepatocitele.
- Reacții autoimune: Afecțiunile autoimune, cum ar fi hepatita autoimună, determină sistemul imunitar să atace propriile hepatocite, provocând hepatocitoliză.
- Boala ficatului gras: Depunerea excesivă de grăsime în ficat, cunoscută sub numele de boala ficatului gras (NAFLD sau hepatosteatoză), poate duce la inflamație și, în unele cazuri, hepatocitoliză.
- Infecții parazitare: Infecțiile cu paraziți precum Schistosoma sau Fasciola pot cauza leziuni hepatice și hepatocitoliză.
- Insuficiență de sânge în ficat: Ocluzia venelor hepatice sau insuficiența de sânge către ficat poate provoca leziuni hepatice și hepatocitoliză.
- Supradoza de substanțe toxice: Supradoza accidentală sau intenționată de substanțe toxice poate duce la afectarea rapidă a hepatocitelor și a funcției hepatice.
- Istorie medicală familiară: Unele persoane pot avea o predispoziție genetică pentru afecțiuni hepatice care pot declanșa hepatocitoliza.
Simptomele sindromului de hepatocitoliza (SDR)
"Sindromul de hepatocitoliză" este un termen care se referă la un set de simptome și semne clinice care sunt asociate cu distrugerea sau moartea celulelor hepatice (hepatocitelor) din ficat. Simptomele hepatocitolizei pot varia în funcție de severitatea leziunilor hepatice și de cauza subiacentă a afecțiunii. Unele persoane pot să nu prezinte simptome evidente în stadiile incipiente ale hepatocitolizei.
Cu toate acestea, pe măsură ce afecțiunea progresează, pot apărea următoarele simptome:
Cu toate acestea, pe măsură ce afecțiunea progresează, pot apărea următoarele simptome:
- Durere în partea superioară a abdomenului: Durerea sau disconfortul localizat în partea dreaptă superioară a abdomenului poate fi un simptom comun al hepatocitolizei. Aceasta se datorează inflamației hepatice și a întinderea ficatului.
- Icter (colorarea galbenă a pielii și a ochilor): Icterul este un semn distinctiv al afectării ficatului. Datorită hepatocitolizei, bilirubina, un pigment biliar, poate ajunge în cantități mai mari în sânge, ceea ce duce la colorarea pielii și a ochilor în galben.
- Oboseală și slăbiciune: Disfuncția hepatică poate afecta capacitatea organismului de a procesa nutrienți și de a elimina toxinele, ceea ce poate duce la oboseală persistentă și slăbiciune generală.
- Pierderea poftei de mâncare și scăderea greutății: Hepatocitoliza poate afecta digestia și asimilarea nutrienților, ceea ce poate duce la scăderea apetitului și, ulterior, la scăderea în greutate.
- Tulburări digestive: Persoanele cu hepatocitoliză pot experimenta greață, vărsături, senzație de balonare și disconfort abdominal.
Este important să rețineți că hepatocitoliza poate fi asimptomatică în stadiile incipiente sau să prezinte simptome nespecifice, ceea ce poate face dificilă identificarea afecțiunii. În unele cazuri, simptomele pot deveni evidente doar atunci când afecțiunea hepatică este deja avansată.
Diagnostic
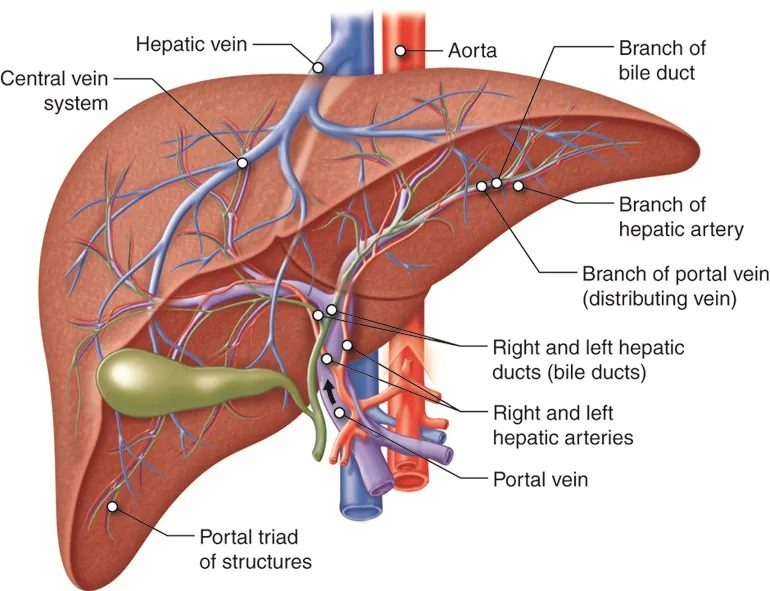
Diagnosticul hepatocitolizei implică adesea o serie de investigații medicale și proceduri pentru a evalua funcția hepatică, cauza leziunilor hepatice și gravitatea afecțiunii. Iată câteva dintre principalele metode și proceduri utilizate pentru diagnosticul hepatocitolizei:
1. Istoric medical și evaluare clinică: Medicul va discuta cu pacientul pentru a obține o înțelegere a simptomelor, a istoricului medical și a posibilelor factori de risc. Informațiile legate de consumul de alcool, expunerea la substanțe hepatotoxice și istoricul familial pot fi relevante.
2. Analize de sânge: Analizele de sânge sunt esențiale pentru evaluarea funcției hepatice. Acestea pot include:
- Măsurarea nivelurilor de enzime hepatice, cum ar fi ALT (alanin aminotransferază) și AST (aspartat aminotransferază). Creșterea semnificativă a acestor enzime poate indica deteriorarea hepatocitelor.
- Verificarea nivelului de bilirubină pentru a detecta icterul.
- Măsurarea nivelurilor de proteine hepatice și alți markeri specifici ai funcției hepatice.
3. Imagistică medicală: Imagistica medicală poate oferi informații detaliate despre structura și starea ficatului. Tehnicile de imagistică pot include ecografia abdominală, scanarea CT (tomografie computerizată) și rezonanța magnetică (RMN).
4. Biopsie hepatică: În unele cazuri, medicul poate recomanda o biopsie hepatică pentru a obține o mostră de țesut hepatic și pentru a evalua gradul de leziune și natura afecțiunii. Această procedură implică prelevarea unei mici bucăți de țesut hepatic cu ajutorul unei ace și ulterior analizarea acestei mostre sub microscop.
5. Elastografie tranzitorie: Acesta este un test non-invaziv care măsoară rigiditatea ficatului și poate ajuta la evaluarea fibrozei hepatice, care este strâns legată de hepatocitoliză.
6. Teste serologice și genetice: În cazurile în care există suspiciuni de cauze specifice ale hepatocitolizei, pot fi efectuate teste serologice și genetice pentru a identifica infecții sau mutații genetice care ar putea contribui la afecțiune.
Diagnosticul hepatocitolizei poate fi complex, deoarece afecțiunea poate avea mai multe cauze și poate prezenta simptome variate. Diagnosticul precoce și tratamentul adecvat pot ajuta la prevenirea complicațiilor grave ale bolilor hepatice.
Programează-te ONLINE în doar câteva secunde pentru o consultație în centrele GRAL Medical.

Citoliza hepatica se transmite?
Citoliza hepatică în sine nu este o afecțiune contagioasă și nu se transmite direct de la o persoană la alta, așa cum se întâmplă în cazul unor boli infecțioase.
Cu toate acestea, cauzele subiacente ale citolizei hepatice pot varia, și unele dintre aceste cauze pot fi contagioase. De exemplu, hepatita virală, cum ar fi hepatita B și hepatita C, poate duce la inflamație hepatică și citoliză hepatică, iar aceste infecții pot fi transmise de la o persoană la alta prin contactul cu sângele sau fluidele corporale infectate. Cu toate acestea, în acest caz, nu citoliza hepatică în sine este contagioasă, ci infecția virală care provoacă această reacție în ficat.
În cazul în care sunteți expus la un factor de risc pentru hepatite sau alte boli hepatice contagioase, consultați un medic pentru a discuta despre măsurile de prevenire și pentru a efectua testele și vaccinurile corespunzătoare.
Programează-te ONLINE în doar câteva secunde pentru o consultație în centrele GRAL Medical.

Citoliza hepatica se transmite?
Citoliza hepatică în sine nu este o afecțiune contagioasă și nu se transmite direct de la o persoană la alta, așa cum se întâmplă în cazul unor boli infecțioase.
Cu toate acestea, cauzele subiacente ale citolizei hepatice pot varia, și unele dintre aceste cauze pot fi contagioase. De exemplu, hepatita virală, cum ar fi hepatita B și hepatita C, poate duce la inflamație hepatică și citoliză hepatică, iar aceste infecții pot fi transmise de la o persoană la alta prin contactul cu sângele sau fluidele corporale infectate. Cu toate acestea, în acest caz, nu citoliza hepatică în sine este contagioasă, ci infecția virală care provoacă această reacție în ficat.
În cazul în care sunteți expus la un factor de risc pentru hepatite sau alte boli hepatice contagioase, consultați un medic pentru a discuta despre măsurile de prevenire și pentru a efectua testele și vaccinurile corespunzătoare.

Tratament
Tratamentul hepatocitolizei depinde în mare măsură de cauza subiacentă a leziunilor hepatice și de severitatea afecțiunii. Este important ca tratamentul să fie personalizat în funcție de necesitățile individuale ale pacientului.
Iată câteva opțiuni de tratament care pot fi luate în considerare în funcție de circumstanțe:
Iată câteva opțiuni de tratament care pot fi luate în considerare în funcție de circumstanțe:
- Gestionarea cauzei subiacente: Dacă hepatocitoliza este cauzată de o afecțiune specifică, cum ar fi hepatita virală sau boala ficatului gras, tratamentul acelei afecțiuni de bază este esențial. Acest lucru poate implica utilizarea de medicamente antivirale în cazul hepatitelor virale sau modificarea stilului de viață pentru a controla boala ficatului gras.
- Oprirea consumului de alcool sau substanțe toxice: Dacă hepatocitoliza este legată de abuzul de alcool sau de expunerea la substanțe hepatotoxice, este esențial să se oprească imediat consumul de alcool sau expunerea la aceste substanțe.
- Medicație: În unele cazuri, medicamente pot fi prescrise pentru a trata simptomele sau a gestiona afecțiunile concomitente. De exemplu, pot fi folosite medicamente antiinflamatorii sau anti-reacții autoimune.
- Transplant de ficat: În cazurile grave de hepatocitoliză, cum ar fi ciroza hepatică avansată, poate fi necesar un transplant de ficat. Acesta este o procedură chirurgicală în care ficatul bolnav este înlocuit cu un ficat sănătos de la un donator compatibil.
- Îngrijire nutrițională: Un regim alimentar sănătos și echilibrat poate ajuta la sprijinirea funcției hepatice și la prevenirea depunerii excesive de grăsime în ficat. În cazul hepatocitolizei legate de boala ficatului gras, modificările dietetice pot fi deosebit de importante.
- Monitorizare și prevenirea complicațiilor: Este important ca pacienții cu hepatocitoliză să fie supravegheați regulat de un medic pentru a monitoriza evoluția afecțiunii și pentru a preveni complicațiile ulterioare, cum ar fi ciroza și insuficiența hepatică.
Regim alimentar citoliza hepatică
Regimul alimentar pentru citoliza hepatică (leziunile sau distrugerea celulelor hepatice) poate varia în funcție de cauza specifică a problemei. Este important să consultați un medic sau un specialist medical pentru a obține recomandări și sfaturi personalizate în funcție de situația dumneavoastră specifică. Cu toate acestea, există câteva principii generale pentru un regim alimentar sănătos care poate ajuta la menținerea sănătății ficatului:
- Limitați consumul de grăsimi saturate și trans: Grăsimile saturate și trans pot contribui la acumularea de grăsime în ficat și la inflamația hepatică. Evitați alimentele prăjite, fast-food-ul, produsele de patiserie bogate în grăsimi, produsele lactate grase și carnea grasă. În schimb, optați pentru surse sănătoase de grăsimi, precum uleiul de măsline, avocado și nuci.
- Consumați proteine de înaltă calitate: Asigurați-vă că aveți suficientă proteină în dietă, dar evitați excesul de carne roșie și carne procesată, care pot fi dăunătoare ficatului. Sursele bune de proteine includ carne slabă, pește, pui, ouă, leguminoase și nuci.
- Limitați consumul de zaharuri adăugate: Consumul excesiv de zahăr poate contribui la creșterea în greutate și la dezvoltarea bolii ficatului gras non-alcoolic. Evitați băuturile zaharoase, dulciurile și alimentele procesate bogate în zahăr.
- Consumați fructe și legume: Consumați o varietate de fructe și legume proaspete. Acestea sunt bogate în antioxidanți și fibre, care pot ajuta la protejarea ficatului.
- Controlul porțiilor și pierderea în greutate (dacă este necesar): Dacă sunteți supraponderal sau obez, pierderea în greutate poate reduce acumularea de grăsime în ficat. Controlul porțiilor și menținerea unei greutăți corporale sănătoase sunt importante.
- Limitați consumul de alcool: Dacă aveți probleme hepatice sau citoliză hepatică, este esențial să limitați sau să renunțați la consumul de alcool, deoarece acesta poate agrava leziunile hepatice.
- Beți apă în cantități suficiente: Consumul adecvat de apă este important pentru sănătatea generală și poate ajuta la eliminarea toxinelor din organism.
- Consultarea unui specialist: Dacă aveți afecțiuni hepatice specifice sau necesitatea unor recomandări dietetice personalizate, consultați un specialist în nutriție care să vă poată ajuta să dezvoltați un plan alimentar adaptat nevoilor dumneavoastră.
Hepatocitoliza la copii
Hepatocitoliza la copii se referă la distrugerea sau moartea celulelor hepatice (hepatocitelor) la vârste tinere. Această afecțiune poate fi cauzată de diverse factori și poate afecta copiii de diferite vârste, de la sugari la adolescenți. Este important să înțelegem că hepatocitoliza la copii poate avea cauze specifice și caracteristici care diferă de hepatocitoliza la adulți.
Cauzele hepatocitolizei la copii pot include:
Cauzele hepatocitolizei la copii pot include:
- Infecții: Copiii sunt susceptibili la diverse infecții care pot afecta ficatul, cum ar fi hepatita virală, Epstein-Barr (cauzatoare a mononucleozei infecțioase) sau citomegalovirus.
- Boala ficatului gras la copii: Depunerea excesivă de grăsime în ficat, cunoscută sub numele de boala ficatului gras non-alcoolic (NAFLD), poate afecta și copiii. Aceasta este strâns legată de obezitate și alimentația necorespunzătoare.
- Boli metabolice: Unele afecțiuni metabolice, cum ar fi boala de depozitare a glicogenului sau fibroza chistică, pot avea un impact asupra ficatului și pot provoca hepatocitoliză.
- Reacții autoimune: Rareori, copiii pot dezvolta boli hepatice autoimune care determină sistemul imunitar să atace hepatocitele.
- Medicamente și toxine: Utilizarea anumitor medicamente sau expunerea la substanțe hepatotoxice pot afecta ficatul copiilor.
- Genetica: Anumite afecțiuni genetice rare, cum ar fi sindromul Alagille sau sindromul de deficiență a alfa-1 antitripsinei, pot afecta ficatul și pot duce la hepatocitoliză la copii.
Simptomele hepatocitolizei la copii pot varia și pot include simptome comune precum:
- Icter (colorarea pielii și a ochilor în galben);
- Durere abdominală sau disconfort în partea superioară a abdomenului;
- Oboseală și slăbiciune;
- Pierderea poftei de mâncare și scăderea în greutate;
- Anomalii în testele de funcție hepatică.
Diagnosticul și tratamentul hepatocitolizei la copii necesită o abordare specializată și pot implica analize de sânge, imagistică medicală și, în unele cazuri, biopsie hepatică. Tratamentul depinde de cauza specifică și de severitatea afecțiunii. Este esențial ca copiii cu hepatocitoliză să fie evaluați și tratați sub supravegherea unui pediatru sau a unui specialist în boli hepatice pediatric. Diagnosticul precoce și gestionarea adecvată pot avea un impact semnificativ asupra evoluției afecțiunii hepatice la copii.
La Gral Medical, punem accent pe o abordare multidisciplinară a sănătății. Echipa noastră de medici colaborează pentru a vă oferi cea mai bună îngrijire posibilă. În plus, beneficiem de facilități și tehnologii de diagnostic avansate pentru a investiga și monitoriza starea dumneavoastră hepatică.
Contactați-ne la 021.323.00.00 pentru a stabili o consultație și pentru a începe drumul către sănătate. Suntem aici pentru dumneavoastră, pentru a vă oferi îngrijirea de care aveți nevoie.
Bibliografie
Popovici, M., Gheorghe, L., Iacob, S., & Bratu, D. (2008). Hepatocitoliza şi hepatitele infecţioase. În "Hepatologia" (pp. 251-271). Editura Medicală.
Recknagel, R. O., & Glende, E. A. (1983). Spectrophotometric detection of lipid conjugated dienes. Methods in Enzymology, 105, 331-337.
Tiniakos, D. G., Vos, M. B., & Brunt, E. M. (2010). Nonalcoholic fatty liver disease: pathology and pathogenesis. Annual Review of Pathology: Mechanisms of Disease, 5, 145-171.
Younossi, Z., Anstee, Q. M., Marietti, M., Hardy, T., Henry, L., Eslam, M., ... & George, J. (2018). Global burden of NAFLD and NASH: trends, predictions, risk factors and prevention. Nature Reviews Gastroenterology & Hepatology, 15(1), 11-20.
Lazo, M., Selvin, E., Clark, J. M., & Brancati, F. L. (2011). Elevated liver enzymes and incident diabetes: a cohort study. Diabetes Care, 34(4), 965-967.
LiverTox: Clinical and Research Information on Drug-Induced Liver Injury. (https://livertox.nlm.nih.gov/)
European Association for the Study of the Liver (EASL), European Association for the Study of Diabetes (EASD), & European Association for the Study of Obesity (EASO). (2016). EASL–EASD–EASO Clinical Practice Guidelines for the management of non-alcoholic fatty liver disease. Journal of Hepatology, 64(6), 1388-1402.
American Liver Foundation. (https://liverfoundation.org/)
https://peptiko.gr/en/liver-anatomy-function-common-diseases-and-foods/
https://www.researchgate.net/figure/Liver-anatomy-left-with-an-average-weight-of-about-15-kg-the-human-liver-is-the_fig13_245022046


 Solicita programare
Solicita programare

