Micoza. Cauze și tratament
Doresc sa aflu mai multe detalii
Camp Obligatoriu
Camp Obligatoriu
Camp Obligatoriu
Eroare procesare - ReCaptcha nu a fost validat
This site is protected by reCAPTCHA and the Google
Privacy Policy and
Terms of Service apply.
Micoza este o infecție cauzată de ciuperci sau fungi care invadează pielea, unghiile, părul sau mucoasele umane. Există diferite tipuri de micoze, iar simptomele pot varia în funcție de locul afectat și de tipul de ciuperci implicate. De exemplu, micozele cutanate pot provoca iritații, roșeață și mâncărime la nivelul pielii, în timp ce micozele unghiilor pot duce la îngălbenirea, îngroșarea sau desprinderea unghiilor. Tratamentul micozelor poate implica utilizarea de medicamente antifungice sub formă de creme, loțiuni, tablete sau chiar intervenții chirurgicale în cazuri severe. Este important să se consulte un medic pentru diagnostic și tratament adecvat în cazul oricăror simptome suspecte de micoză.
Cauze
Micozele pot fi cauzate de diferite tipuri de ciuperci sau fungi care invadează pielea, unghiile, părul sau mucoasele umane. Acești fungi pot fi prezenți în mediul înconjurător și pot infecta organismul uman prin contact direct sau indirect. Principalele cauze ale micozelor includ:
- Ciuperci dermatofite: Acestea sunt responsabile pentru majoritatea micozelor cutanate și ale unghiilor, cum ar fi piciorul de atlet, micoza unghiilor sau micoza inghinală. Ciupercile dermatofite pot fi transmise de la o persoană la alta prin contact direct cu pielea sau cu obiecte contaminate, cum ar fi prosoape, încălțăminte sau podele umede.
- Ciuperci candida: Candida este un tip comun de ciupercă care poate provoca micoze ale pielii, gurii, tractului gastrointestinal și organelor genitale. Aceste infecții pot fi declanșate de un dezechilibru al florei microbiene naturale a corpului, cum ar fi în cazul candidozei vaginale sau orale.
- Ciuperci ,,oportuniste’’: Acestea sunt ciuperci care pot infecta persoanele cu un sistem imunitar slăbit, cum ar fi cele care suferă de HIV/SIDA, persoanele sub tratament imunosupresiv sau cei cu boli autoimune. Exemple de micoze oportuniste includ infecții fungice profunde, cum ar fi histoplasmoza sau criptococoza.
- Mediu umed și cald: Factori precum expunerea la umiditate, transpirația excesivă, purtarea hainelor strânse și lipsa igienei pot crea un mediu propice pentru dezvoltarea ciupercilor și pot crește riscul de infectare cu micoze.
Este important să se ia măsuri de prevenire pentru a reduce riscul de infecție cu micoze, cum ar fi menținerea igienei personale, evitarea contactului cu persoanele infectate, utilizarea încălțămintei de protecție în locurile publice, păstrarea pielii uscate și evitarea expunerii prelungite la medii umede. În cazul în care apare o infecție fungică, este recomandat să se consulte un medic pentru diagnostic și tratament adecvat.

Simptomele micozei
Simptomele micozelor pot varia în funcție de tipul de infecție și de zona afectată a corpului. Iată câteva dintre cele mai comune simptome ale micozelor:
Micoze cutanate:
Micoze cutanate:
- Iritație, roșeață și inflamație a pielii.
- Mâncărime persistentă sau senzație de arsură.
- Descuamare sau formarea de vezicule.
- Leziuni cutanate care se pot răspândi sau pot deveni mai mari în timp.
Micoze unghiale (onicomicoze):
- Schimbări în aspectul unghiilor, cum ar fi îngălbenirea, îngroșarea sau desprinderea unghiilor.
- Fragilitate și exfoliere a unghiilor.
- Durere sau disconfort în jurul unghiilor afectate.
Micoze ale mucoaselor (candidoze):
- Umflarea, roșeața și senzația de arsură în zonele afectate, cum ar fi gura, gâtul, tractul genital.
- Leziuni albicioase sau placarde în gură sau pe limbă.
- Durere la înghițire (candidoza orală) sau în timpul actului sexual (candidoza vaginală).
Micoze ale scalpului (dermatofitoze):
- Mâncărime persistentă a scalpului.
- Descuamare excesivă a pielii scalpului, cunoscută sub numele de mătreață.
- Pierdere a părului sau apariția de zone fără păr pe scalp.
Infecții fungice profunde:
- Simptome generale, cum ar fi febră, frisoane sau slăbiciune.
- Tuse persistentă, dificultăți de respirație sau durere în piept (în cazul histoplasmozei pulmonare).
- Semne de deteriorare a funcției organelor interne în cazul infecțiilor fungice sistemice.
Este important să se acorde atenție simptomelor și să se consulte un medic în cazul în care apar manifestări suspecte de micoză, pentru a primi un diagnostic adecvat și un tratament corespunzător.
Tipuri de micoze
Există mai multe tipuri de micoze, iar fiecare poate afecta diferite zone ale corpului. Iată câteva dintre cele mai comune tipuri de micoze, împreună cu zona afectată și cauzele asociate:
Micoze cutanate:
Micoze cutanate:
- Piciorul de atlet (tinea pedis): Afectează în special zona dintre degetele picioarelor și plantele picioarelor. Este cauzată de ciuperci dermatofite și poate provoca mâncărime, roșeață, descuamare și fisuri între degetele picioarelor.
- Micoze ale pielii (tinea corporis): Afectează pielea corpului și poate provoca pete rotunde roșii, descuamare și mâncărime. Poate fi cauzată de diverse specii de ciuperci dermatofite.
- Micoze ale pliurilor (tinea cruris): Afectează zona inghinală și poate provoca mâncărime, roșeață și descuamare. Este mai frecventă la bărbați și poate fi cauzată de ciuperci dermatofite.
- Candidoza cutanată: Cauzată de ciuperci din genul candida, această infecție poate afecta zone umede, cum ar fi sub sâni, sub brâu sau sub scutece. Poate provoca roșeață, mâncărime și leziuni de aspect albicios.
Micoze unghiale (onicomicoze):
- Afectează unghiile de la mâini și picioare și este cauzată în principal de ciuperci dermatofite sau de specii de Candida. Simptomele includ îngălbenirea, îngroșarea, desprinderea sau deformarea unghiilor.
Micoze ale mucoaselor (candidoze):
- Candidoza orală: Afectează gura și gâtul și este cauzată de ciuperci din genul Candida. Poate provoca leziuni albicioase, durere și senzație de arsură în cavitatea orală și pe limbă.
- Candidoza vaginală: Afectează vaginul și zonele din jurul acestuia și este, de asemenea, cauzată de ciuperci din genul Candida. Simptomele includ mâncărime, iritație, roșeață și descuamare în zona genitală.
Micoze ale scalpului (dermatofitoze):
- Afectează scalpul și firele de păr și poate provoca mâncărime, descuamare excesivă și, în cazuri severe, pierdere a părului. Exemple includ dermatofitoza scalpului (tinea capitis) și pityriasis versicolor.
Infecții fungice profunde:
- Afectează organele interne și pot fi cauzate de diverse specii de ciuperci. Exemple includ histoplasmoza, coccidioidomicoza și criptococoza.
Este important să se primească un diagnostic adecvat și tratament corespunzător de la un medic pentru orice tip de micoză, deoarece tratamentul poate varia în funcție de tipul și severitatea infecției.

Cele mai des întâlnite tipuri de micoze
Micoza unghiei (onicomicoza)
Micoza unghiei, sau onicomicoza sau ciuperca unghiei, poate fi cauzată de diverse tipuri de ciuperci, cel mai adesea de ciuperci dermatofite (cum ar fi Trichophyton rubrum), ciuperci de drojdie (cum ar fi Candida albicans) sau mucegaiuri. Aceste ciuperci pot pătrunde în unghie prin fisuri, leziuni minore sau prin contactul cu unghii infectate sau mediul înconjurător contaminat. Factorii de risc includ expunerea la umiditate, transpirație excesivă, leziuni la unghii, încălțăminte strânsă și caldă, utilizarea frecventă a piscinelor publice sau a saunelor și sistemul imunitar slăbit.
Simptome
Simptomele micozei unghiei pot varia, dar cele mai frecvente includ:
Simptome
Simptomele micozei unghiei pot varia, dar cele mai frecvente includ:
- Îngălbenirea, îngroșarea sau subțierea unghiei
- Fragilitate și desprinderea unghiei de patul unghial
- Descuamarea sau sfărâmarea unghiei
- Durere sau disconfort în jurul unghiei afectate
- Schimbări în aspectul și textura unghiei
Tratament ciuperca unghiei piciorului
Tratamentul micozei unghiei poate fi dificil și poate necesita o abordare îndelungată pentru a obține rezultate eficiente. Opțiunile de tratament includ:
- Medicamente antifungice topice: Creme, unguente sau lacuri antifungice care se aplică direct pe unghie pot fi prescrise pentru tratamentul micozei unghiei. Tratamentul trebuie urmat conform indicațiilor medicului și poate dura câteva luni pentru a fi eficient.
- Medicamente antifungice orale: În cazurile severe sau rezistente la tratament, medicul poate prescrie medicamente antifungice orale. Aceste medicamente sunt administrate pe o perioadă mai lungă și necesită supravegherea medicului din cauza posibilelor efecte secundare.
- Îndepărtarea chirurgicală a unghiei afectate: În cazurile extreme sau în care micoza unghiei nu răspunde la tratament, medicul poate recomanda îndepărtarea chirurgicală a unghiei afectate pentru a permite aplicarea mai eficientă a tratamentului topic sau pentru a permite creșterea unei noi unghii sănătoase.
Este important să se consulte un medic pentru un diagnostic și un plan de tratament adecvat pentru micoza unghiei, deoarece tratamentul precoce și adecvat poate ajuta la prevenirea recidivei și la vindecarea completă a infecției.
Micoza piciorului (ciuperca piciorului)
Micoza piciorului, cunoscută și sub denumirea de piciorul de atlet (tinea pedis) sau de ciuperca piciorului, este o infecție fungică care afectează pielea de la nivelul picioarelor, în special între degete.
Iată detalii despre cauzele, simptomele și tratamentul acestei afecțiuni:
Cauze
Micoza piciorului este cauzată în principal de ciuperci dermatofite, cum ar fi Trichophyton rubrum sau Trichophyton mentagrophytes. Aceste ciuperci trăiesc în medii umede, calde și întunecate, precum încălțămintea, șosetele și podelele încărcate de umiditate, precum cele din vestiare sau dușurile publice. Infecția apare atunci când ciupercile pătrund în pielea umedă și moale a picioarelor, în special între degete.
Simptome
Simptomele micozei piciorului pot varia, dar cele mai comune includ:
Iată detalii despre cauzele, simptomele și tratamentul acestei afecțiuni:
Cauze
Micoza piciorului este cauzată în principal de ciuperci dermatofite, cum ar fi Trichophyton rubrum sau Trichophyton mentagrophytes. Aceste ciuperci trăiesc în medii umede, calde și întunecate, precum încălțămintea, șosetele și podelele încărcate de umiditate, precum cele din vestiare sau dușurile publice. Infecția apare atunci când ciupercile pătrund în pielea umedă și moale a picioarelor, în special între degete.
Simptome
Simptomele micozei piciorului pot varia, dar cele mai comune includ:
- Mâncărime persistentă între degete sau în alte zone ale picioarelor
- Roșeață, iritație și inflamație a pielii
- Descuamarea sau exfolierea pielii, în special între degetele de la picioare
- Senzație de arsură sau disconfort la nivelul pielii afectate
- Formarea de vezicule sau fisuri în piele
Tratament
Tratamentul micozei piciorului poate fi realizat acasă sau, în cazurile severe sau rezistente la tratament, poate necesita intervenția medicului. Opțiunile de tratament includ:
- Medicamente antifungice topice: Creme, unguente sau spray-uri antifungice pot fi aplicate direct pe zona afectată de una sau de mai multe ori pe zi.
- Medicamente antifungice orale: În cazurile severe sau rezistente la tratament, medicul poate prescrie medicamente antifungice orale. Aceste medicamente sunt administrate pe o perioadă mai lungă și necesită supravegherea medicului din cauza posibilelor efecte secundare.
- Măsuri de igienă adecvată: Este important să se mențină picioarele curate și uscate pentru a preveni răspândirea infecției și pentru a împiedica recidiva. Acest lucru poate include spălarea și uscarea picioarelor în mod regulat, purtarea de încălțăminte și șosete respirabile, schimbarea șosetelor zilnic și evitarea încălțămintei umede sau strânse.
- Evitarea contactului direct cu ciupercile: Pentru a preveni infecția sau recidiva, evitați contactul direct cu ciupercile dermatofite. Evitați să mergeți desculți în locuri publice, precum vestiare, dușuri sau bazine de înot, și evitați împărtășirea obiectelor personale, cum ar fi șosetele sau încălțămintea.
În cazul în care simptomele persistă sau se agravează, sau dacă apar semne de infecție bacteriană secundară, este recomandat să se consulte un medic pentru evaluare și tratament adecvat.
Micozele cutanate
Micozele cutanate sunt infecții fungice ale pielii cauzate de ciuperci dermatofite sau levuri. Acestea pot afecta diverse zone ale corpului și pot provoca simptome neplăcute. Iată mai multe detalii despre cauze, simptome și tratament:
Cauze
Micozele cutanate sunt cauzate de ciuperci care trăiesc în mod normal pe piele, dar care pot deveni patogene și provoca infecții în condiții favorabile. Factori de risc includ umiditatea excesivă, transpirația, deteriorarea pielii (cum ar fi tăieturile sau zgârieturile), compromiterea sistemului imunitar și contactul cu o persoană sau animal infectat.
Micoza cutanată poate apărea în diverse zone ale corpului, în special în regiunile umede și calde care favorizează creșterea ciupercilor. Printre zonele comune unde poate apărea micoza cutanată se numără:
Cauze
Micozele cutanate sunt cauzate de ciuperci care trăiesc în mod normal pe piele, dar care pot deveni patogene și provoca infecții în condiții favorabile. Factori de risc includ umiditatea excesivă, transpirația, deteriorarea pielii (cum ar fi tăieturile sau zgârieturile), compromiterea sistemului imunitar și contactul cu o persoană sau animal infectat.
Micoza cutanată poate apărea în diverse zone ale corpului, în special în regiunile umede și calde care favorizează creșterea ciupercilor. Printre zonele comune unde poate apărea micoza cutanată se numără:
- Pliurile cutanate: Zonele de pliuri ale pielii, cum ar fi sub sâni, sub brațe sau în zona abdominală, sunt predispuse la micoze cutanate (ciuperca pielii) din cauza umidității și fricțiunii.
- Zona inghinală: Micoza inghinală este o formă comună de micoză cutanată care afectează zona inghinală și pliurile pielii din jurul acesteia, fiind favorizată de umiditatea și căldura din această zonă.
- Picioare: Micoza piciorului (tinea pedis) este o altă formă frecventă de micoză cutanată care afectează în special spațiile interdigitale (zonele dintre degetele de la picioare), dar poate afecta și alte zone ale piciorului, precum talpa sau marginea laterală a acestuia.
- Zona perineală: Micozele cutanate pot să apară și în zona perineală, inclusiv în jurul organelor genitale externe, din cauza umidității și transpirației în această zonă.
- Zona axilară: Axilele sunt alte regiuni predispuse la micoze cutanate, datorită umidității și fricțiunii care pot favoriza creșterea ciupercilor.
- Pielea scalpului: Micoza scalpului, cunoscută și sub numele de dermatofitoză, poate afecta pielea scalpului, provocând mâncărime, descuamare și roșeață.
- Ureche: Micoza urechii poate afecta zona exterioară a urechii, inclusiv pavilionul urechii și pliurile cutanate din jurul acesteia
- Alte zone umede și calde: Orice zonă a corpului care este predispusă la umiditate și transpirație excesivă poate deveni loc de dezvoltare a micozelor cutanate, inclusiv sub sânii mari, sub protuberanțele abdominale sau în jurul pliurilor cutanate.
Simptome
Simptomele micozelor cutanate pot varia în funcție de tipul și locația infecției, dar pot include:
- Roșeață și iritație a pielii
- Mâncărime persistentă
- Descuamare sau exfoliere a pielii
- Formarea de pete sau plăci roșii
- Crăpături, fisuri sau vezicule în piele
- Durere sau senzație de arsură în zonele afectate
Tratament:
Tratamentul micozelor cutanate poate implica utilizarea de medicamente antifungice topice sau, în cazuri mai severe sau rezistente, medicamente antifungice orale. Opțiunile de tratament includ:
- Creme, unguente sau spray-uri antifungice
- Medicamente antifungice orale
- Respectarea unei igiene adecvate și menținerea pielii uscate și curate
- Evitarea împărtășirii de obiecte personale, cum ar fi prosoapele sau hainele, cu alte persoane
- Schimbarea regulată a hainelor și a lenjeriei de pat pentru a evita acumularea de umiditate
Este important să se solicite sfatul medicului pentru diagnostic și tratament adecvat al micozelor cutanate, deoarece unele infecții pot fi confundate cu alte afecțiuni ale pielii și pot necesita o abordare diferită. Respectarea recomandărilor medicului și completarea întregului curs de tratament este esențială pentru vindecarea completă și prevenirea recidivei.

Diagnostic
Diagnosticul micozelor poate fi stabilit de către un medic pe baza istoricului medical, examinării fizice și, în unele cazuri, teste de laborator. Iată câteva modalități comune de diagnosticare a micozelor:

Diagnostic
Diagnosticul micozelor poate fi stabilit de către un medic pe baza istoricului medical, examinării fizice și, în unele cazuri, teste de laborator. Iată câteva modalități comune de diagnosticare a micozelor:
- Examinare fizică: Medicul poate examina zonele afectate ale pielii, unghiilor, mucoaselor sau scalpului pentru a observa semnele caracteristice ale micozelor, cum ar fi roșeața, mâncărimea, descuamarea sau modificările unghiilor.
- Examinare microscopică: O probă de la zona afectată poate fi examinată sub microscop pentru a detecta prezența ciupercilor. Această metodă poate fi utilizată pentru a identifica specia de ciuperci și pentru a ghida tratamentul adecvat.
- Cultură fungică: O probă prelevată de la zona afectată poate fi cultivată în laborator pentru a identifica specia de ciuperci și pentru a evalua sensibilitatea la medicamentele antifungice. Acest lucru poate fi util pentru stabilirea unui tratament eficient în cazul micozelor rezistente la tratament.
- Teste serologice: În unele cazuri, medicul poate recomanda teste de sânge pentru a detecta prezența anticorpilor specifici pentru anumite tipuri de ciuperci, cum ar fi Candida sau Histoplasma. Aceste teste pot fi utile pentru diagnosticul infecțiilor fungice profunde sau sistemice.
- Examinare histologică: În cazuri rare sau complicate, o biopsie de la zona afectată poate fi prelevată și examinată sub microscop pentru a evalua modificările tisulare asociate cu infecția fungică.
Diagnosticul precis al micozelor este esențial pentru instituirea unui tratament adecvat și pentru prevenirea complicațiilor. Este important să se consulte un medic pentru evaluare și diagnosticare corectă în cazul oricăror simptome suspecte de micoză.
Tratament
Tratamentul micozelor poate varia în funcție de tipul și severitatea infecției, dar și de zona afectată a corpului. În general, tratamentul poate include utilizarea de medicamente antifungice locale sau sistemice, igienă corespunzătoare și măsuri preventive. Iată o descriere detaliată a opțiunilor de tratament pentru diferite tipuri de micoze:
Medicamente antifungice topice:
Tratament
Tratamentul micozelor poate varia în funcție de tipul și severitatea infecției, dar și de zona afectată a corpului. În general, tratamentul poate include utilizarea de medicamente antifungice locale sau sistemice, igienă corespunzătoare și măsuri preventive. Iată o descriere detaliată a opțiunilor de tratament pentru diferite tipuri de micoze:
Medicamente antifungice topice:
- Pentru micozele cutanate, unguente, creme sau spray-uri care conțin antifungice.
- În cazul micozelor unghiilor, lacuri sau creme antifungice pot fi aplicate pe unghii pentru a trata infecția. Tratamentul poate fi prelungit și poate necesita îndepărtarea chirurgicală a porțiunii afectate a unghiei în cazurile severe.
- Pentru micozele mucoaselor, cum ar fi candidoza orală sau vaginală, pot fi prescrise medicamente sub formă de pastile, creme sau supozitoare vaginale care conțin antifungice.
Medicamente antifungice sistemice:
- În cazurile de micoze cutanate extinse sau severe, sau în cazurile de micoze unghiilor rezistente la tratamentul local, medicul poate prescrie medicamente antifungice orale.
- Pentru micozele mucoaselor severe sau infecțiile fungice profunde, poate fi necesar un tratament antifungic sistemic pe termen lung, sub supravegherea unui medic specialist.
Igienă și măsuri preventive:
- Menținerea unei igiene adecvate a pielii, unghiilor și mucoaselor este importantă pentru prevenirea și tratarea micozelor.
- Evitarea umidității excesive și a mediilor calde poate contribui la prevenirea răspândirii infecției.
- În cazul micozelor cutanate, utilizarea hainelor și încălțămintei adecvate, spălarea și uscarea corectă a zonei afectate și evitarea împărtășirii de obiecte personale pot ajuta la prevenirea recidivei.
Este important să se urmeze întotdeauna recomandările medicului și să se completeze întregul curs de tratament prescris pentru a asigura vindecarea completă și prevenirea recidivei. În cazul oricăror efecte secundare sau reacții adverse la tratament, este esențial să se informeze medicul.
Complicații
Micozele pot duce la diverse complicații, în funcție de tipul și severitatea infecției, precum și de zonele afectate ale corpului. Iată câteva complicații posibile asociate cu micozele:
- Infecții secundare: În cazul micozelor cutanate sau ale mucoaselor, infecțiile secundare bacteriene sau fungice pot să apară, în special în cazurile în care pielea sau mucoasele sunt lezate sau în zone umede.
- Disconfort și deteriorare a calității vieții: Mâncărimea, durerea și alte simptome asociate cu micozele pot duce la disconfort și afectare a calității vieții pacientului, interferând cu activitățile zilnice și cu somnul.
- Răspândirea infecției: În cazul unor micoze severe sau netratate, infecția poate să se răspândească la alte zone ale corpului sau la alte persoane, în special în mediile aglomerate.
- Reacții alergice sau dermatite de contact: În unele cazuri, tratamentele topice sau sistemice utilizate pentru tratarea micozelor pot provoca reacții alergice sau dermatite de contact la anumite persoane.
- Recidive: După tratamentul unei micoze, este posibil să apară recidive sau reapariția infecției, în special în cazurile în care factorii de risc subiacenți, cum ar fi umiditatea excesivă sau sistemul imunitar slăbit, nu sunt abordați corespunzător.
- Complicații sistemice: În cazurile de micoze profunde sau sistemice, cum ar fi histoplasmoza sau candidemia, pot apărea complicații grave, cum ar fi afectarea organelor interne, septicemia sau decesul, în absența unui tratament adecvat și prompt.
Este important să se acorde atenție simptomelor micozelor și să se solicite asistență medicală pentru diagnostic și tratament adecvat pentru a preveni complicațiile și pentru a asigura recuperarea completă.
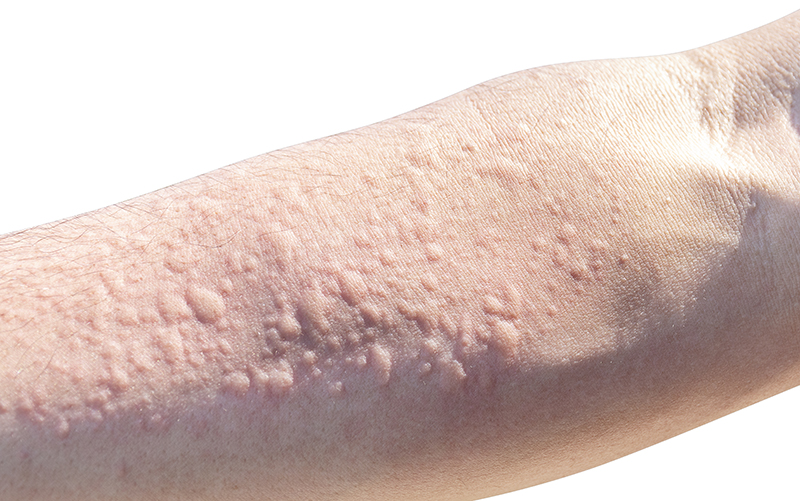
În cazul în care micozele sunt lăsate netratate sau tratate necorespunzător, pot apărea complicații care pot afecta sănătatea și bunăstarea generală a pacientului. Iată câteva complicații posibile asociate cu micozele:

În cazul în care micozele sunt lăsate netratate sau tratate necorespunzător, pot apărea complicații care pot afecta sănătatea și bunăstarea generală a pacientului. Iată câteva complicații posibile asociate cu micozele:
- Răspândirea infecției: Micozele pot să se răspândească la alte părți ale corpului sau la alte persoane, mai ales în cazul micozelor contagioase, cum ar fi micozele cutanate.
- Infecții secundare: Micozele pot slăbi bariera naturală a pielii sau a mucoaselor, permițând altor bacterii sau ciuperci să pătrundă și să cauzeze infecții secundare.
- Disconfort și durere: Simptomele micozelor, cum ar fi mâncărimea, roșeața și descuamarea pielii, pot provoca disconfort și durere persistentă, afectând calitatea vieții pacientului.
- Complicații ale unghiilor: Micozele unghiilor (onicomicozele) netratate pot duce la deformarea și subțierea unghiilor sau chiar la pierderea lor, ceea ce poate afecta funcționalitatea și estetica mâinilor și picioarelor.
- Complicații respiratorii: În cazul micozelor sistemice sau profunde care afectează plămânii sau alte organe respiratorii, pot apărea complicații grave, cum ar fi dificultăți de respirație sau insuficiență respiratorie.
- Reacții alergice sau dermatite: Unele medicamente antifungice utilizate pentru tratamentul micozelor pot provoca reacții alergice sau dermatite la unele persoane.
Este important să se acorde atenție simptomelor micozelor și să se solicite asistență medicală pentru diagnostic și tratament adecvat pentru a preveni complicațiile și pentru a asigura recuperarea completă.
Prevenția micozei
Prevenirea micozelor implică respectarea unor măsuri de igienă și sănătate adecvate pentru a reduce riscul de infecție. Iată câteva sfaturi pentru prevenirea micozelor:
- Menținerea igienei personale: Spălați-vă pe mâini în mod regulat cu apă și săpun, în special după utilizarea toaletelor publice sau după contactul cu suprafețe contaminate. Asigurați-vă că părțile umede ale corpului sunt uscate adecvat, deoarece umiditatea excesivă poate favoriza dezvoltarea ciupercilor.
- Evitarea împărtășirii obiectelor personale: Nu împărțiți haine, prosoape, încălțăminte sau alte obiecte personale cu alte persoane, în special în mediile cu risc ridicat de infecție, cum ar fi sălile de sport sau școlile.
- Evitarea mediilor umede și calde: Încercați să evitați expunerea prelungită la medii umede și calde, care pot favoriza dezvoltarea ciupercilor. Purtați încălțăminte adecvată în piscine, saune sau băi publice și evitați păstrarea picioarelor umede pentru perioade îndelungate de timp.
- Utilizarea adecvată a echipamentului de protecție: În mediile în care este posibil, purtați încălțăminte de protecție, cum ar fi șosetele din bumbac sau încălțămintea aerisită pentru a menține picioarele uscate și aerisite.
- Evitarea contactului direct: Încercați să evitați contactul direct cu ciuperci sau fungii, cum ar fi cei găsiți în sol sau în locuri de depozitare umede.
- Întărirea sistemului imunitar: Menținerea unui stil de viață sănătos, care include o alimentație echilibrată, exerciții regulate și odihnă adecvată, poate ajuta la întărirea sistemului imunitar și la reducerea riscului de infecții fungice.
Respectarea acestor măsuri simple de prevenire poate contribui la reducerea riscului de infecții fungice și la menținerea sănătății pielii și a mucoaselor.
Întrebări frecvente
- Ciuperca de piele poate cauza pete roșii?
Da, ciuperca de piele poate cauza pete roșii. Infecțiile fungice ale pielii pot provoca roșeață, iritație și descuamare a pielii, care pot apărea sub forma unor pete roșii.
- Cum se tratează ciuperca unghiei?
Tratamentul ciupercii unghiei implică utilizarea de medicamente antifungice. Acestea pot fi aplicate topic (sub formă de creme, unguente sau lacuri antifungice) sau pot fi administrate oral, în funcție de severitatea infecției.
- Ciuperca unghiei se poate trata cu oțet și bicarbonat?
Nu, oțetul și bicarbonatul nu sunt tratamente eficiente pentru ciuperca unghiei. Tratamentul adecvat necesită utilizarea de medicamente antifungice prescrise de un medic.
- Se ia antibiotic pentru micoza unghiei?
Nu, antibioticele nu sunt eficiente în tratamentul ciupercii unghiei. Ciupercile sunt organisme diferite față de bacterii și necesită medicamente antifungice specifice pentru tratament.
- Care este tratamentul pentru ciuperca piciorului?
Tratamentul pentru ciuperca piciorului poate include medicamente antifungice topice sau orale, igienă adecvată și schimbarea frecventă a șosetelor și a încălțămintei.
- Se recomandă cremă pentru ciuperca dintre degete?
Da, cremele antifungice sunt recomandate pentru ciuperca dintre degete. Acestea pot fi utilizate pentru a trata infecția fungică și pentru a preveni recidivele.
- Se recomandă cremă pentru ciuperca piciorului?
Da, cremele antifungice sunt recomandate pentru ciuperca piciorului. Acestea pot fi utilizate pentru a trata micoza cutanată și pentru a ameliora simptomele asociate.
- În cât timp se vindecă micoza?
Timpul de vindecare pentru micoză poate varia în funcție de tipul și severitatea infecției, precum și de răspunsul la tratament. Unele micoze pot fi tratate în câteva săptămâni, în timp ce altele pot necesita luni de tratament.
- La ce medic trebuie să mă prezint pentru micoză?
Pentru micoză, este recomandat să consultați un dermatolog sau un medic specialist în boli infecțioase. Acești medici pot oferi diagnosticul corect și tratamentul adecvat pentru infecțiile fungice ale pielii sau ale unghiilor.
La GRAL Medical, echipa noastră medicală dedicată poate oferi ajutor și soluții eficiente pentru pacienții care se confruntă cu micozele. Cu o abordare integrată și experiență vastă în tratarea acestor afecțiuni, medicii noștri specialiști sunt pregătiți să ofere evaluare, diagnostic și tratament personalizat pentru pacienții afectați de micoze cutanate, micoze ale unghiilor și alte infecții fungice.
Fie că este vorba despre o consultație inițială, un plan de tratament sau urmărirea progresului în timpul terapiei, pacienții noștri beneficiază de îngrijire medicală de calitate superioară și atenție individualizată.
Pentru mai multe informații sau pentru a programa o consultație, vă rugăm să ne contactați la numărul de telefon 021 323 00 00. Suntem aici să vă ajutăm să vă recăpătați sănătatea pielii și să vă bucurați din nou de un aspect sănătos și revitalizat.


 Solicita programare
Solicita programare

